Informacja o zakażeniach chlamydiami wywołane przez Chlamydia trachomatis
Chlamydia trachomatis jest najbardziej rozpowszechnionym gatunkiem chlamydii. Według danych Światowej Organizacji Zdrowia co roku rejestruje się około 90 mln. nowych przypadków zachorowań wywołanych przez chlamydie. W obrębie gatunku Chlamydia trachomatis możemy wyróżnić dwa biotypy: trachoma oraz LGV, a wśród nich 18 serotypów. Szczepy wchodzące w skład biotypu trachoma powodują w zależności od serotypu różne rodzaje schorzeń.
- Serotypy A,B,Ba,C powodują chorobę oczu – jaglicę
- Serotypy D-K powodują nie gonokokowe zapalenie cewki moczowej i śluzowo-ropne zapalenia szyjki macicy oraz zapalenie spojówek i zapalenie płuc u noworodków.
- Serotypy L1, L2, L3 powodują ziarnicę weneryczną.
Podstawowe informacje o chorobie
Objawy:
Zakażenie Chlamydia trachomatis serotyp D-K powoduje zapalenie dolnych odcinków narządów moczowo–płciowych, a zwłaszcza nie rzeżączkowe zapalenie cewki moczowej (NGU) u mężczyzn oraz zapalenie cewki moczowej i kanału szyjki macicy u kobiet i jest najczęściej występującym zakażeniem przenoszonym drogą płciową występującym w Europie.
Okres inkubacji w objawowym chlamydialnym zapaleniu cewki moczowej liczy 7-14 dni. Po upływie tego czasu pojawiają się pierwsze objawy takie jak wysięk śluzowej lub śluzowo –ropnej wydzieliny z cewki moczowej, bóle podczas oddawania moczu i swędzenie bądź pieczeniem cewki moczowej. U mężczyzn zakażenie może się rozwinąć w zapalenie najądrzy czy odbytu. Zapalenie najądrzy objawia się jednostronnym obrzękiem najądrza lub jadra bądź obu, bólami podczas oddawania moczu oraz gorączką. Zapalenie odbytnicy występuje wśród populacji MSM i często przebiega bezobjawowo. U kobiet zakażenie Chlamydia trachomatis powoduje ostre zapalenie jajowodu, ostre zapalenie śluzówki macicy oraz zapalenie szyjki macicy. U około 70% kobiet zakażenie przebiega bezobjawowo. Zapalenie kanału szyjki macicy objawia się wysiękiem śluzowo ropnej wydzieliny , krwawieniem, bulami w okolicy narządów miednicy mniejszej oraz pieczeniem podczas oddawania moczu. Zapalenie szyjki macicy może rozwinąć powikłania takie jak zapalenie jajników, zapalenie jajowodów z ich niedrożnością oraz zapalenie gruczołu przedsionkowego większego (Bartholina). Odległymi powikłaniami ostrego bądź bezobjawowego zapalenia narządów miednicy mniejszej mogą być ciąże pozamaciczne bądź bezpłodność.
Noworodki zakażone w wyniku porodu i zetknięcia się z Chlamydia trachomatis w zakażonym kanale rodnym rozwijają zakażenie w obrębie spojówek i gałki ocznej oraz bezgorączkowe zapalenie miąższowe płuc.
Ziarnica weneryczna (ziarnica weneryczna pachwin) wywoływana przez Chlamydia trachomatis serotyp L1, L2, L3 może dotyczyć wielu narządów i przebiega trzyetapowo. Okres wylęgania od kilku do kilkunastu dni. W pierwszym etapie choroby pojawiają się zmiany grudkowo-pęcherzykowe na skórze zewnętrznych narządów płciowych. Drugi etap choroby następuje po upływie 2-6 tygodni i w tym czasie dochodzi do powiększenia węzłów chłonnych. U 1-3 pacjentów zropiałe węzły chłonne ulegają przebiciu i w związku z tym wytwarzają się przetoki, które goją się powoli z pozostawianiem blizn. U kobiet stan zapalnych dotyczy częściej węzłów biodrowych oraz około odbytniczych, a dolegliwości bólowe zlokalizowane sią w dole brzucha. Podczas drugiego etapu choroby mogą wystąpić objawy ogólne o różnym nasileniu takie jak gorączka, bóle głowy czy brak apetytu. Trzeci etap rozwija się gdy nie jest wdrożone leczenie. Włóknienie i powstawanie blizn powoduje zwężenie cewki moczowej oraz odbytnicy. W miarę upływu czasu może powodować to niedrożność naczyń chłonnych i prowadzić do słoniowacizny krocza, prącia lub warg sromowych.
Diagnostyka:
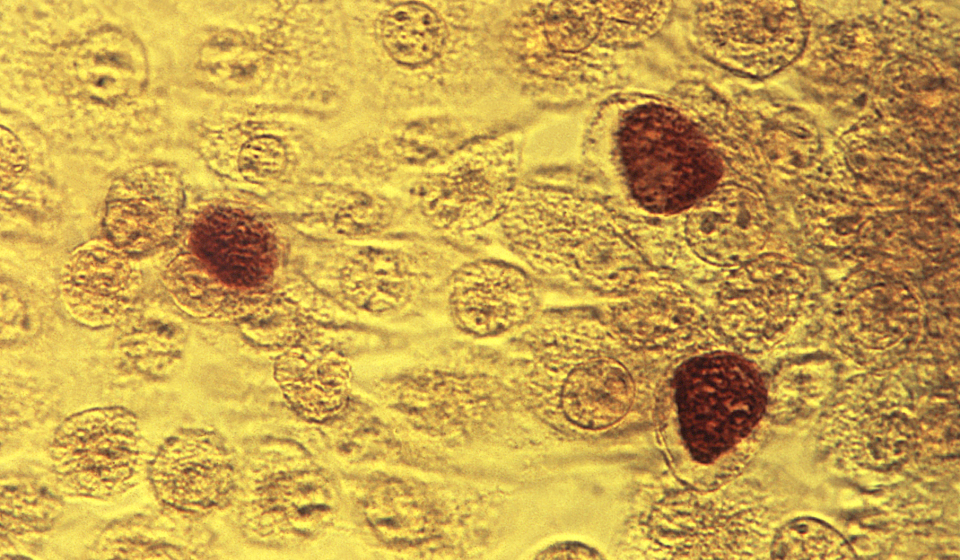
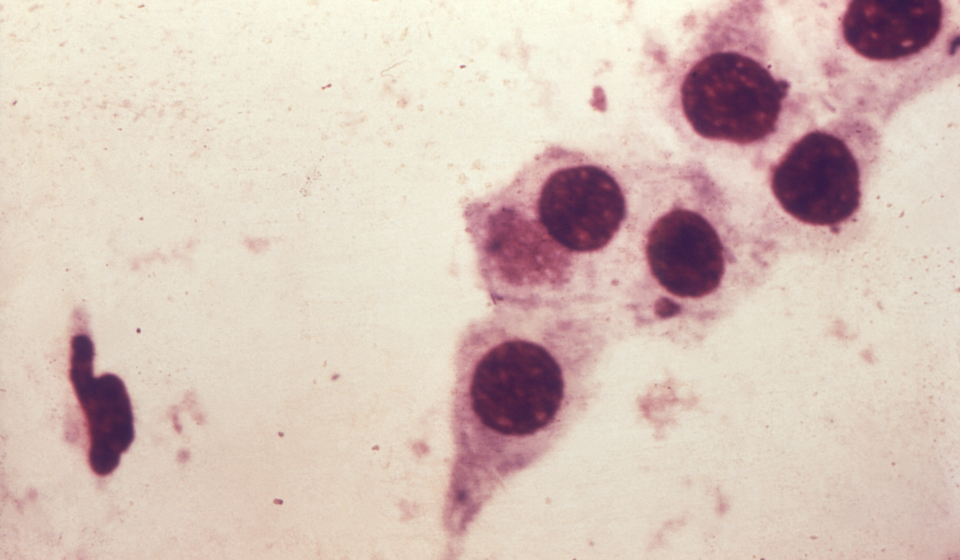
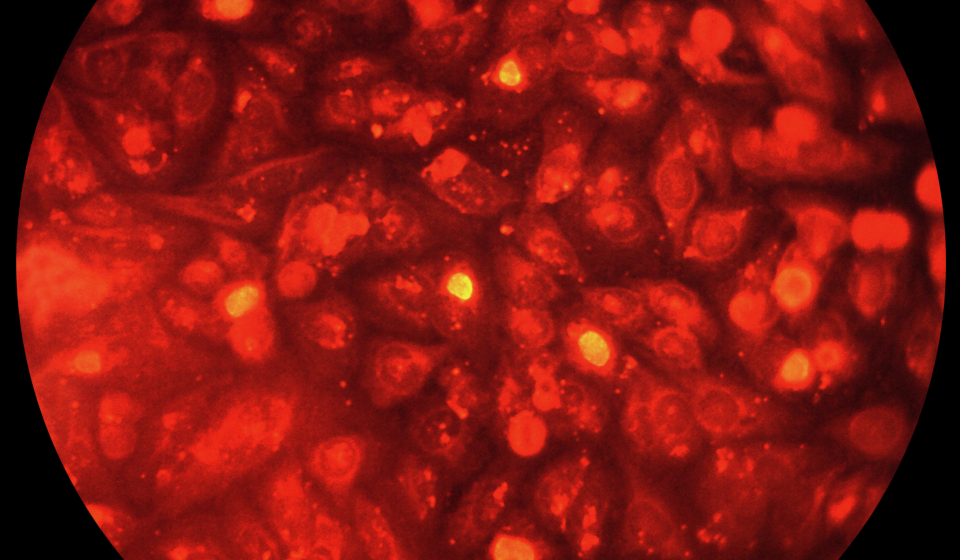
zalecaną metodą diagnostyczną w diagnostyce zakażeń chlamydiami ze względu na wysoką czułość i swoistość oraz szybki czas uzyskania wyniku jest test amplifikacji kwasu nukleinowego (nucleic acid amplification tests – NAAT), który wykrywa swoiste DNA. W przypadku niedostępności testu NAAT możliwe są testy opierające się na metodzie hodowli komórkowej bądź fluorescencji bezpośredniej (direct fluorescence assay – DFA). badanie krwi na obecność przeciwciał ma znaczenie jedynie w przypadku zapalenia płuc u noworodków. Obecnie zaleca się wykrywanie DNA chlamydii w moczu i w ropnej wydzielinie z dróg moczowo płciowych. Zestawy do tych badań muszą posiadać atesty międzynarodowe i podlegać międzynarodowej kontroli zewnętrznej, ponieważ istnieje możliwość otrzymania wyników fałszywie dodatnich.
Źródło: CDC/ Dr. E. Arum; Dr. N. Jacobs
Badania wykrywające obecność chlamydii z określeniem serotypu, dostępne w nielicznych laboratoriach na świecie (PCR, NAAT, badanie mikroimmunofluorescencyjne), nie są stosowane w rutynowej praktyce klinicznej. Badani serologiczne mikrobiologiczne przeprowadza się w celu wykluczenia współistnienia innych zakażeń przenoszonych drogą płciową.
Zalecenia dotyczące laboratoryjnego wykrywania C. trachomatis są regularnie odnawiane przez CDC, co zapewnia przegląd dostępnych testów, aktualizację standardowych procedur pobierania próbek i przetwarzania próbek oraz doradza w interpretacji wyników badań do raportowania laboratoryjnego. Ponadto europejskie wytyczne dotyczące leczenia zakażeń chlamydią zostały ustanowione i opublikowane w 2016 r. Przez Międzynarodową Unię Europejską ds. Zakażeń Przenoszonych drogą Seksualną (IUSTI) w Europie.
Wskazania do badania chlamydii są rozległe, nie ograniczające się tylko do pacjentów z objawami, ale także skupiają się na dużej liczbie grup podstawowych, w tym osób ze zdiagnozowanymi innymi chorobami przenoszonymi drogą płciową oraz ich kontaktami seksualnymi, przerwaniem ciąży lub jakąkolwiek interwencją wewnątrzmaciczną. A w szczególności osoby które wykazują ryzykowne zachowania seksualne przed 25 rokiem życia.
Transmisja:
Zakażenie chlamydiami przenosi się z człowieka na człowieka poprzez bezpośredni kontakt błony śluzowej podczas stosunku płciowego (pochwowego, analnego oraz oralnego) bądź podczas porodu zakażonej matki.
Urogenitalne zakażenia chlamydialne nie pozostawiają trwałej odporności.
Zapobieganie:
Zmniejszenie ryzyka zakażenia chlamydiami jest możliwe poprzez ograniczenie liczby partnerów seksualnych oraz właściwe zabezpieczenie poprzez stosowanie prezerwatyw. Pośredni wpływ na zapobieganie rozprzestrzenianiu się zakażenia ma szybkie zdiagnozowanie i wdrożenie leczenia zakażonych osób poprzez badania profilaktyczne osób mających kontakty seksualne z większą ilością partnerów.